|
|
|
LUPUS
SISTÉMICO ERITEMATOSO [ICD-10:
M32.9]
|
|
|
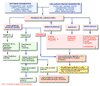
El Lupus Sistémico Eritematoso es una enfermedad de etiología desconocida en la que autoanticuerpos e inmunocomplejos patogénicos ocasionan la destrucción de células y tejidos. La etiología del lupus sistémico eritematoso es desconocida. Aunque esta enfermedad puede ocurrir a todas las edades, es más frecuente entre las mujeres jóvenes. Se estima la prevalencia de esta enfermedad en 20 a 80 casos por cada 100.000 habitantes/año. Los autoanticuerpos producidos ocasionan la formación de inmunocomplejos que, al acumularse en tejidos y órganos conducen a las lesiones sintomáticas más o menos extensas. Los órganos más afectados por estos depósitos son los glomérulos, la piel, los pulmones, el líquido sinovial y otros muchos otros sitios (*) (*). La respuesta inmunológica anormal incluye una hiperactividad de los linfocitos T y B y una regulación inadecuada de dicha hiperactividad. Algunos autores proponen un modelo de patogénesis del lupus sistémico eritematoso en cuatro fases:
No se conoce la etiología del lupus sistémico eritematoso, habiéndose considerado factores genéticos, la exposición a la luz UV, el tabaco y algunos fármacos. También se ha especulado sobre la influencia de algunos virus, en particular los virus de la rubeóla y citomegalovirus. MANIFESTACIONES CLÍNICAS DEL LUPUS Inicialmente, el lupus puede afectar un sólo órgano o puede ser multisistémico. La gravedad de la enfermedad varía desde ligera e intermitente a persistente y fulminante. Muchos pacientes experimentan exacerbaciones intermitentes con períodos relativamente tranquilos. En un 20% de los casos se pueden producir remisiones espontáneas, pero la mayor parte de las veces no son permanentes Efectos sistémicos: aproximadamente el 90% de los pacientes con lupus sistémico eritematoso experimentan fatiga. La artralgia y la mialgia son también muy frecuentes y suelen ir acompañadas de malestar general. La pérdida de peso y la fiebre persistentes son síntomas menos frecuentes pero más graves del lupus Efectos
musculoesqueléticos: casi todos los pacientes muestran artralgias
y mialgias, siendo las articulaciones más afectadas la interfalángeas
proximales, las metacarpofalángeas, las muñecas y las rodillas.
Sin embargo, a diferencia de la artritis reumatoide, el lupus rara vez va
acompañado de erosiones articulares. En un 10% de los casos, la artritis
es la consecuencia de una inflamación periarticular que ocasiona una
artropatía de Jaccoud, con deformaciones de las articulaciones. Son
frecuentes las mialgias y que pueden ser secundarias a un tratamiento con
corticoides, así como las necrosis isquémicas óseas que
tienen lugar más frecuentemente en la cadera, rodilla y hombro en los
pacientes tratados con glucocorticoides. |
|
|
|
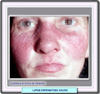
Manifestaciones cutáneas: la nomenclatura y sistema de clasificación de las manifestaciones cutáneas del lupus eritematoso sistémico fueron diseñados por J.N. Gilliam que las divide en dos grandes grupos: las lesiones que muestran cambios histológicos característicos del lupus (enfermedad de la piel específica del lupus) y las que muestran unos cambios histológicos que non son exclusivamente específicos del lupus sino que pueden estar asociados a otras enfermedades. Por su parte, la enfermedad de la piel específica del lupus, se divide en lupus cutáneo eritematoso agudo, lupus cutáneo eritematoso subagudo y lupus cutáneo eritematoso crónico (*) Es importante distinguir entre los subtipos de la enfermedad de la piel específica del lupus debido a que el grado de afectación de la piel es un reflejo de la actividad de la enfermedad sistémica. Las manifestaciones
dermatológicas del lupus sistémico eritematoso son muy numerosas
(*)
siendo posible diferenciar las asociadas a los tres tipos antes señalados:
lupus cutáneo eritematoso agudo, lupus cutáneo eritematoso subagudo
y lupus cutáneo eritematoso crónico |
|
 |
Manifestaciones renales: la mayor parte de los enfermos de lupus sistémico muestran depósitos de inmunoglobulinas en los glomérulos, pero sólo un 50% muestran nefritis, definiendo como tal proteinuria. Sin embargo, la nefropatía lúpica puede presentarse en cualquiera de los componentes anatómicos del riñón (glomérulos, vasos, túbulos, intersticio), si bien las más importantes son las lesiones glomerulares. Anatomopatológicamente, la nefropatía lúpica se clasifica según la OMS en seis tipos (algunos autores subdividen algunos de estos en varios subtipos:
Independientemente
de esta clasificación, en numerosas ocasiones existen formas mixtas,
y también es posible la transformación y la evolución
de un tipo histológico a otro de forma espontánea o inducida
por el tratamiento. Manifestaciones neurológicas La incidencia de las manifestaciones neurológicas en el lupus eritematoso sistémico varia de forma significativa (46-91%) debido a su gran diversidad y a la variabilidad de su gravedad y duración. En 1999, el American College of Rheumatology (ACR) por medio de un comité de expertos propuso una serie de definiciones de las diferentes manifestaciones neuropsiquiátricas del lupus. Entre las manifestaciones neurológicas centrales destacan la enfermedad cerebrovascular (isquémica o hemorrágica), el síndrome desmielinizante, la cefalea (migraña), crisis comicial y epilepsia, maculopatía, trastornos del movimiento (corea), meningitis aséptica y estado confusional agudo. No es frecuente la afectación del sistema nervioso periférico (SNP), en forma de polineuropatia, síndrome de Guillain-Barre o disfunción autonómica de origen periférico. Desde el punto de vista psiquiátrico, se definen tres posibilidades: trastornos de ansiedad (20%), del estado de animo(50%) y psicosis (5%), si bien es difícil distinguir si estas manifestaciones son una presentación especifica del lupus o solo una reacción psicológica al hecho de tener una enfermedad crónica. Manifestaciones cardiovasculares En el 80 % de los casos de lupus eritematoso sistémico, se detectan manifestaciones cardiovasculares, pudiendo ser afectada cualquiera de las estructuras cardiacas. La lesión más frecuente es la pericarditis (40%) de 1os enfermos, de intensidad leve o moderada, siendo por lo general, la primera manifestación de la enfermedad. El taponamiento cardiaco es excepcional. El miocardio también se puede afectar en forma de miocarditis, caracterizada por taquicardia, cambios no específicos de la onda T o ST en el electrocardiograma y la presencia de alguna de las siguientes alteraciones: ritmo de galope, insuficiencia cardiaca congestiva, y cardiomegalia sin derrame pericardíaca con elevación de las enzimas cardíacas. La endocarditis aséptica (Libman-Sacks) y las alteraciones funcionales valvulares son bastante comunes en los estudios ecocardiográficos, pero suelen ser asintomáticas. Se ha comprobado con frecuencia la asociación de los anticuerpos antifosfolípido con lesiones valvulares cardíacas.
Manifestaciones
del aparato respiratorio La pleuritis, con o sin derrame asociado, es la manifestación del aparato respiratorio más frecuente en el lupus sistémico eritematoso. La afección parenquimatosa es menos frecuente y se ha descrito en forma de neumonitis lúpica aguda, hemorragia alveolar, enfermedad intersticial difusa crónica y obstrucción de las vías aéreas (bronquiolitis). En el caso de la neumonitis lúpica, producida por la inflamación de los capilares por depósitos de inmunocomplejos, la radiografía de tórax muestra infiltrados alveolares uni o bilaterales, de predominio en lóbulos inferiores. La hemorragia alveolar es probablemente, una forma grave de la neumonitis lúpica aguda, siendo esta una complicación poco común. El cuadro clínico se caracteriza por hemoptisis y la disminución de la cifra de hemoglobina La afectación de la vasculatura pulmonar puede producir cuadros de hipertensión pulmonar, de tromboembolismo pulmonar, relacionados sobre todo con la presencia de anticuerpos antifosfolípidos, y de hipoxemia aguda reversible.
Manifestaciones gastrointestinales y hepáticas Las manifestaciones gastrointestinales del lupus sistémico eritematoso son las menos conocidas, debido sobre todo a su baja frecuencia, Las lesiones orales son principalmente de tres tipos:
Estas lesiones
pueden coexistir en el mismo paciente. Los síntomas gastrointestinales
pueden incluir náuseas, vómitos, disfagia, reflujo gastroesofágico
y dolor abdominal por peritonitis aséptica. Las complicaciones digestivas
mas importantes y potencialmente mas graves ocurren en el intestino delgado
y grueso, siendo la vasculitis intestinal la etiología mas frecuente,
seguida de la trombosis Manifestaciones hematológicas Los criterios del subcomité de la American Rheumatism Society para la clasificación del lupus sistémico eritematoso incluyen la anemia hemolítica, la leucopenia, linfopenia y trombocitopenia para el diagnóstico de esta enfermedad. En la patogenia de la anemia pueden intervenir múltiples alteraciones: la inflamación, la insuficiencia renal, las perdidas sanguíneas y la hemólisis. La anemia hemolítica y la trombocitopenia autoinmune son frecuentes y, en ocasiones, pueden preceder en varios años al resto de manifestaciones del lupus. Otras alteraciones hematológicas habituales son la linfopenia, que afecta tanto a las células B como T, la anemia normocrómica y las alteraciones de la coagulación, como la presencia del denominado anticoagulante lúpico. La aparición de leucocitosis debe alertar sobre la presencia de una infección intercurrente. El síndrome de Evans consiste en la asociación de una trombocitopenia y de una anemia hemolítica y/o granulocitopenia autoinmunes, que ocurren de manera simultanea o sucesiva en un mismo paciente. Manifestaciones oculares Las manifestaciones oculares revisten gran importancia puesto que pueden constituir los primeros signos clínicos de la enfermedad a partir de los cuales se puede llegar al diagnóstico especifico o pueden servir como barómetro de la actividad y del pronóstico de la enfermedad sistémica. El lupus sistémico eritematoso puede afectar cualquier estructura del ojo, de manera que las manifestaciones vasculares retinianas son la forma más común de afectación oftalmológica en estos pacientes. En la mayoría de las ocasiones, consisten en exudados algodonosos producidos por la obstrucción de las arteriolas retinianas capilares que por lo general, no suponen una pérdida de agudeza visual. La enfermedad oclusiva retiniana es una complicación grave que puede producir ceguera transitoria o permanente. Incluye oclusión de la arteria central de la retina y de la vena central de la retina, y cuadros localizados con oclusiones de rama tanto arterial como venosa. En estos casos, el pronóstico visual es malo. En el polo anterior ocular se ha descrito también la aparición de conjuntivitis y epiescleritis en periodos de actividad clínica. La sequedad ocular es frecuente y se debe, en muchas ocasiones, a la coexistencia con el síndrome de Sjögren. Otras manifestaciones La elevación de la velocidad de sedimentación es frecuente en las fases de actividad y en el curso de complicaciones infecciosas. En cambio, la proteína C reactiva aumenta solo ligeramente en las reagudizaciones de la enfermedad, mientras que, en los casos de infección sobreañadida, sufre un aumento significativo. Otros hallazgos frecuentes son anemia, leucopenia, linfopenia, hipergammaglobulinemia y elevación de la b-2-microglobulina. Todos los tipos
de citopenias, son muy habituales durante los brotes de agudización,
pero pueden observarse también con gran frecuencia en la mayoría
de los pacientes sin que presenten otros datos de actividad clínica,
por lo que se comportan como elementos de mayor sensibilidad que especificidad
para el diagnóstico de la actividad de la enfermedad. |
|
|
|
Lupus inducido por fármacos Numerosos fármacos pueden inducir un síndrome similar al lupus eritematoso sistémico. En todos los casos, excepto con la procainamida y la hidralazina, este tipo de lupus es bastante raro. Existe una cierta propensión genética al desarrollo de este síndrome en parte debido a la capacidad acetiladora del paciente (los acetiladores lentos son más propensos a este tipo de lupus). La procainamida induce la producción de anticuerpos antinucleares al cabo de unos meses en el 50-75% de los pacientes, mientras que la hidralazina lo hace en el 25-30% de los casos. Este tipo de lupus se caracteriza por artralgias, poliartritis y pleuropericarditis, mientras que son raras las afectaciones renales o neurológicas. Los anticuerpos anti-dsDNA son muy raros, lo cual ayuda a diferenciarlo del lupus idiopático. La retirada
del fármaco causal ocasiona en unas pocas semanas la desaparición
de este síndrome. Si los síntomas son muy severos, la administración
de corticoides durante 2 a 10 semanas puede aliviar los síntomas, aunque
el título elevado de los ANA puede persistir durante años. |
|
|
|
En 1977, la American Rheumatism Association publicó una serie de criterios para el diagnóstico del lupus sistémico eritematoso (*). El hallazgo de 4 o más de estos criterios indica la presencia del lupus. El comienzo de la enfermedad, en la que pueden no darse estos criterios es más difícil de diagnosticar, siendo necesarios a veces varios años para que un paciente cumpla dichos criterios (*) El diagnóstico diferencial incluye la artritis reumatoide, varios tipos de dermatitis, alteraciones neurológicas y algunas enfermedades hematológicas como la púrpura trombocitopénica. Otras enfermedades autoinmune presentan síntomas que se solapan con los del lupus sistémico por lo que el diagnóstico puede ser difícil. Algunas enfermedades
del tejido conjuntivo como el escleroderma o la polimiositis muestran las
manifestaciones del lupus acompañadas de títulos elevados de
anticuerpos anti-Ro. |
|
 |
El tratamiento
del enfermo con lupus eritematoso sistémicos es difícil por
ser la enfermedad todavía de causa desconocida, de mecanismo etiopatogénico
complejo y de manifestaciones clínicas múltiples. Es una enfermedad
sin tratamiento específico y en la que las pautas terapéuticas
actuales son Actualmente,
no existe ningún tratamiento etiológico del lupus eritematoso
sistémico ni puede establecerse una guía terapéutica,
por ser una enfermedad de curso variable, con manifestaciones clínicas
cuya gravedad depende del órgano afectado y de la intensidad de tal
afección y, al mismo Medidas
de soporte general En cualquier brote clínico son medidas imprescindibles el reposo, guardar suficientes horas de sueño y evitar las situaciones de estrés. Una vez superado el brote, el paciente debe reanudar de forma progresiva su vida normal e incluso puede practicar ejercicio moderado con regularidad. En algunos pacientes, los síntomas empeoran con la exposición a los rayos ultravioletas del sol, mientras que a otros no les influye, o bien solo les afecta ocasionalmente. En cualquier caso, es aconsejable evitar la exposición al sol y, en caso de hacerlo, utilizar una crema con un alto factor de protección. Es muy importante no prescribir fármacos que puedan desencadenar nuevos brotes (como los anticonceptivos) y prestar una adecuada atención a las situaciones que pueden reactivar la enfermedad (embarazo, infecciones, aborto o intervenciones quirúrgicas). En los pacientes con lupus es aconsejable administrar las vacunas contra los patógenos más comunes (gripe, neumococo, H. influenza). Sin embargo se desaconseja la administración de vacunas de virus vivos atenuados en los pacientes que estén recibiendo inmunosupresores o glucocorticoides a dosis elevadas. Por otra parte, la seguridad de la vacuna del virus de la hepatitis B en el lupus está aún por determinar. Tratamientos farmacológicos Los fármacos más utilizados en el lupus eritematoso sistémico son los anti-inflamatorios no esteroídicos, los antipalúdicos, los corticoides y diversos citostáticos, como la ciclofosfamida, el micofenolato mofetilo, el metotrexato y la azatioprina.
|
|
|
|
|
|
|
||
|
||
|
||
|
||
|
||
|
||
|
||
|
||
|
||
|
||
|
REFERENCIAS
|
||
|
||
|
||
|
||
| Monografía revisada el 27 de febrero de 2012. Equipo de Redacción de IQB | ||