LEIOMIOMA UTERINO [ICD-10: D25.9]
|
|
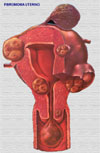
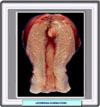
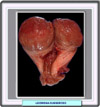
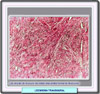
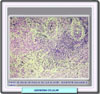
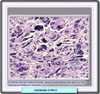
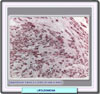
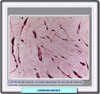
Los miomas uterinos (también llamados leiomiomas, fibromiomas o fibroides) son los tumores que con mayor frecuencia afectan a las mujeres, y en particular a las solteras y a las mujeres sin hijos. Se inician bajo forma de pequeños nódulos, que van aumentando muy lentamente. En la mayor parte de los casos, los nódulos se encuentran en el cuerpo del útero (en el 95% de los casos), y sólo mucho más raramente en el cuello o en el istmo (*). Los que se localizan en la pared del útero, se clasifican como fibromiomas intersticiales o intramurales; si se encuentran bajo la mucosa, son fibromiomas submucosos (*); finalmente, los que se encuentran bajo el peritoneo que recubre la superficie externa del útero, se denominan los fibromiomas subserosos (*). Tanto los fibromiomas subserosos como los submucosos pueden desplazarse, al cabo de un cierto tiempo hacia la superficie externa del útero, en el primer caso, o hacia la cavidad, en el caso segundo, permaneciendo unidos al órgano sólo por medio de un pedúnculo; reciben entonces el nombre de fibromiomas pedunculados. El volumen del flbromioma es extremadamente variable y depende, sobre todo, de su "edad". El aspecto macroscópico varía también con la edad del tumor: los tumores más recientes se presentan como nódulos de color rosado, de consistencia sólo ligeramente más dura que la musculatura que los rodea; con el tiempo, una parte del tejido muscular que los constituye es destruida y sustituida por tejido conjuntivo, que les confiere un color más blanco y una consistencia mucho más dura. Microscópicamente, consisten en fascículos espirales de células ahusadas de músculo liso (*). Las células muestran bordes difusos y abundante citoplasma eosinofílico. Los núcleos se muestran elongados (*) y tienen una cromatina finamente dispersadas. Se distinguen varios subtipos, algunos de los cuales son muy poco frecuentes
Se admite que las histopatogénesis de los leiomiomas tienen lugar en las llamadas células de reserva o genitoblastos debida a a una acción estrogénica. Estas serían unas células que durante el embarazo hacen crecer el tamaño del útero y que se consumirían en cada embarazo. Esto explicaría porqué las mujeres con hijos son menos propensas a padecer leiomiomas y porqué estos tumores van asociados a un aumento de los estrógenos Aproximadamente el 40% de los leiomiomas investigados citogenéticamente muestran cariotipos anormales, pero con un único o muy pocos cambios. Se han identificado cuatro subgrupos citogenéticamente anormales caracterizados por t(12;14)(q14-15;q22-24), del(7)(q22q32), reordenamientos 6p21 y trisomía 12. Adicionalmente en una minoría de los casos se han observado reordenamientos del 3q,10q,13q y anillado del cromosoma 1 Se han observado las siguientes correlaciones entre los resultados citogenéticos y el fenotipo clínico:
|
||||||||||||||||||
|
|
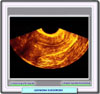
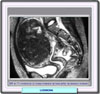
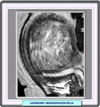
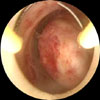
Síntomas El síntoma más evidente una polimenorrea o hipermenorrea, tanto más notable, cuanto más próximo a la mucosa se encuentre el tumor. Frecuentemente, se observan peso en el bajo vientre y dolor irradiado hacia la región lumbar. A menudo, se produce la leucorrea. En ocasiones, el tumor, por las dimensiones que alcanza, puede comprimir diversos órganos que se encuentran próximos, como la vejiga, determinando trastornos de la expulsión de la orina, o el intestino, produciendo hinchazones y varices en los miembros inferiores, o en las ramas nerviosas del plexo sacro, provocando neuralgias. Al presentarse la menopausia, el crecimiento del tumor se detiene, y se puede observar en él una regresión El diagnóstico del leiomioma es sencillo a partir de la historia clínica y de la palpación o tactación del tumor. El hallazgo al tacto de un tumor esférico con uno a varios nódulos asentado en el útero es expresión de un mioma. La ecografía (*) permite detectar miomas de mucho menor tamaño de lo que se consigue con el tacto. Los leiomiomas muestran típicamente por RM una intensidad de la señal en T2 baja con relación al miometrio (*) y una intensidad media de la señal en T1. Estas características de la señal se atribuyen a una extensa hialinización que ocurre en más del 60% de los leiomiomas uterinos. Sin embargo, estas características típicas pueden variar según la naturaleza del Leiomioma. Así, por ejemplo, la degeneración roja es reflejada por las imágenes de RM que muestran en el borde una intensidad de la señal baja en T2 (*) y alta en T1 que corresponde a las venas obstruidas en la periferia de la masa. La lesión entera no muestra ningún resalte lo que indica la total interrupción del flujo sanguíneo. |
|||||||||||||||||
|
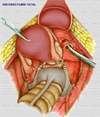
En las mujeres de edad superior a los 40 años, se pueden obtener discretos resultados con la sola terapia médica: se suministran hormonas andrógenas que reducen la actividad endocrina del ovario en la primera mitad del ciclo menstrual. A ellas se asocian fármacos de acción antihemorrágica. Son útiles los análogos de la LHRH que frenan la secreción de gonadotropinas y la secreción de estrógenos, lo que determina la detención del crecimiento del tumor. Sin embargo, dado que ocasionan una menopausia artificial, están contraindicados en las mujeres jóvenes. Si con esta terapia no se obtienen resultados satisfactorios y si, por cualquier razón, no es posible la intervención quirúrgica (graves enfermedades de corazón o renales, diabetes, tuberculosis), se puede recurrir a la terapia con rayos X: se irradian el tumor y los ovarios, hasta la castración; se obtiene así el cese de las pérdidas de sangre y de la función menstrual, y las dimensiones del tumor disminuyen notablemente. La terapia que da mejores resultados, sin embargo, es la quirúrgica: consiste en la extirpación del tumor solo (miomectomía) o bien, cuando no es posible hacer esto, del tumor y del útero a la vez (histerectomía) (*). En el primer caso, es posible la conservación completa del aparato genital y, por consiguiente, de la capacidad de procrear; en el segundo, por el contrario, la función reproductora se pierde. La elección del procedimiento quirúrgico depende del tipo de mioma, de la edad de la mujer y del estado del cuello uterino (*). En los últimos años, la miomectomía laparoscópica (*) está adquiriendo una gran importancia en particular en el caso de leiomiomas pequeños que causan alteraciones importantes de la función reproductiva de la mujer (abortos, esterilidad, etc.) Cuando,
durante el embarazo, se descubran fibromas subserosos que pueden complicar
seriamente el parto, es oportuna su extirpación quirúrgica dentro del
primer trimestre, período en el que la intervención no resulta peligrosa
para el buen resultado del embarazo |
||||||||||||||||||
REFERENCIAS
|
||||||||||||||||||
 |
|
|||||||||||||||||
| Monografía revisada el 2 de diciembre de 2006. Equipo de Redacción de IQB | ||||||||||||||||||