SÍNDROME DE PAGET-SCHOETTER [ICD-10: G54-0]
|
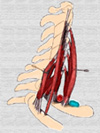
Definición: síndromes trombóticos venosos y arteriales y neurológicos por compresión de las estructuras que pasan por el hueco axilar. También se denomina síndrome de la salida torácica o cervicotorácica).
|
||
|
El síndrome de Paget-Schoetter (también llamado a veces trombosis de esfuerzo, síndrome de la salida torácica o síndrome escaleno) se clasifica en tres subgrupos según resulten afectados por la compresión las estructuras nerviosa, venosa o arterial.
En todos los casos, se debe a la compresión de las arterias, venas o nervios mediales al triángulo escalénico en el espacio costoclavicular o bajo el tendón pectoral menor de la axila, a la compresión arterial en el mismo triángulo escalénico y a la compresión venosa entre el músculo escaleno anterior y la clavícula. El tamaño relativamente pequeño de estos espacios, la presencia de anormalidades congénitas o de tumores o callos pueden causar la compresión de las estructura vasculares adyacente. La trombosis venosa primaria es producida por una etiología multifactorial (defectos congénitos, trauma, compresión extrínseca, etc.) La compresión extrínseca crónica puede ser debida a malformaciones anatómicas tales como una costilla cervical, una hipertrofia de los músculos escaleno anterior, o al callo formado después de una fractura de clavícula reducida inapropiadamente. La compresión aumenta en algunas posturas como al levantar pesos o hacer el saludo militar. Con la irritación crónica de las paredes vasculares, existe una predisposición al estasis, lesiones de la íntima y estado de hipercoagulabilidad constituído por la tríada de Virchow. El resultado es la formación de trombos intraluminales que pueden llegar a ocluir totalmente la vena (*) La trombosis venosa secundaria depende de varios factores etiológicos entre los que se incluyen; daño de la íntima venosa, cuerpos extraños, catéteres, alambres de marcapasos, lesiones traumáticas, fracturas de las costillas o de la clavícula, heridas penetrantes, fuerzas compresoras externas, tumores, bocio subesternal, mediastinitis fibrosante, radioterapia, enfermedades inflamatorias, síndrome nefrótico, policitemia vera, o insuficiencia cardíaca. Sin embargo, la causa más frecuente del síndrome de Paget-Schoetter es la implantación de un catéter venoso La causa más frecuente del síndrome trombótico de Paget-Schoetter en la arteria subclavia es la compresión crónica debida a una fibrosis de la íntima, engrosamiento de la pared arterial y finalmente estrechamiento del lumen arterial. Distalmente a la estenosis, se desarrolla una dilatación de la arteria como consecuencia de la turbulencia hemodinámica. La formación de un trombo está favorecida, bien a nivel de la estenosis bien en el área de dilatación post-estenótica. Los trombos formados pueden embolizar los vasos de las manos y dedos ocasionando isquemia y, eventualmente necrosis. Raras veces se produce una oclusión de la arteria subclavia. Una de la causas más frecuentes de la compresión de la arteria subclavia es una costilla cervical (*), malformación observada en el 50% de los casos. Otras causas menos frecuentes son exostosis de las primeras costillas, bandas fibromusculares congénitas y anormalidades del músculo escaleno anterior Morbilidad: el síndrome de la salida torácica puede producir signos isquémicos y síntomas que oscilan entre la enfermedad de Raynaud e isquemia severa de los dedos. La variante venosa, si no se trata, puede ocasionar edema y decoloración de todo el brazo. Se trata de un síndrome más frecuente entre las mujeres (3:1) y se manifiesta a cualquier edad entre los 10 y 50 años. Aunque con menor frecuencia que en los miembros inferiores, el riesgo de tromboembolia pulmonar es del 13 al 23%. Manifestaciones clínicas a) Tipo venoso: esta variante es más frecuente entre los varones y la extremidad derecha es más frecuentemente afectada que la izquierda. Los síntomas aparecen a las 24 horas de la trombosis con hinchazón, decoloración, dilatación de las venas colaterales y dolor continuo. Con el tiempo, la mano y el brazo se enfrían y el paciente tiene dificultades para mover los dedos. La distensión del sistema venoso es evidente en particular las venas basílica y cefálica. Se pueden palpar masas cordiformes en el aspecto lateral de la axila. Durante el examen, las venas distentidas no colapsan con la abducción del brazo por encima el hombro. Ocasionalmente, la extensión del trombo puede alcanzar la vena subclavia e incluso la yugular interna. b) tipo arterial: el síntoma más frecuente es la isquemia del brazo afectado por la embolización distal. La microembolización de las arterias de los dedos y del arco palmar produce síntomas isquémicos que van desde el fenómeno de Raynaud hasta una isquemia extremadamente grave. Ocasionalmente pueden observarse signos neurológicos resultantes de una malformación ósea tal como una costilla cervical. A veces se observa un aneurisma de la arteria subclavia poco después de la estenosis.
|
||
 |
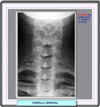
La maniobra de hiperabducción de Allen se considera positiva cuando el pulso radial desaparece durante la abducción extrema del brazo. Sin embargo, este signo no es diagnóstico ya que está presente en individuos sin el síndrome de la salida torácica. La prueba de Adson se considera positiva cuando estando el paciente sentado, al inspirar profundamente y mover la cabeza de un lado al otro desaparece el pulso radial debido a la compresión ocasionada por el músculo escaleno anterior. Durante esta maniobra puede oirse un murmullo que según algunos es debida a una estenosis subclavia. La ultrasonografía es una prueba fácil de realizar y relativamente económica y puede ser llevada a cabo para diagnosticar anbos subtipos vasculares del síndrome de salida torácica. La angioresonancia magnética, y la TAC con nuevas técnicas y protocolos son pruebas no invasivas prometedoras, si bien la angiografía y venografía siguen siendo por ahora los métodos diagnósticos de elección (*) El tratamiento habitual de estos pacientes era, hasta hace poco, la anticoagulación con heparina/warfarina. Sin embargo, en un 50 al 95% de los casos se originaban secuelas postrombóticas manifestadas por dolor crónico, edema y disminución de la movilidad de la extremidad afectada. Actualmente el tratamiento consiste en la administración de fibrinolíticos (uroquinasa y estreptoquinasa), administración del activador tisular del plasminógeno y la liberación de la vena subclavia por resección transaxilar de la primera costilla. En los casos del síndrome de Paget-Schoetter, el éxito terapeútico es prácticamente del 100% cuando la infusión de fibrinolíticos se inicia dentro de un período de 3 a 5 días a partir del comienzo de los síntomas. En algunos casos, a pesar del tratamiento fibrinolítico y de la resección de la primera costilla queda una zona se estenosis venosa por fibrosis intra y extravascular. En estos pacientes se recomienda la dilatación o angioplastía percutánea endoluminal de la zona estenosada con la colocación de un stent venoso.
|
|
|
Referencias
|
||
Monografía revisada el 23 de Junio de 2005. Equipo de Redacción de IQB |
||