|
|
ARTROSIS |
|
|
Aunque en sentido estricto, la artrosis es sinónimo de articulación, este término se utiliza usualmente para describir una enfermedad articular caracterizada por degeneración y fibrosis de los cartílagos articulares, especialmente de aquellas articulaciones que han experimentado un estrés o lesiones previas. Los pacientes afectos de artrosis padecen dolor, que a menudo empeora con la actividad y mejora con el descanso, así como rigidez matinal y tumefacción de la articulación tras períodos de inactividad. La artrosis es debida a las presiones biomecánicas que afectan el cartílago articular y el hueso subcondral y a los cambios bioquímicos que se suceden en el cartílago y la membrana sinovial. También juegan un importante papel los los factores genéticos. La artrosis es la enfermedad del aparato locomotor más prevalente y la causa más común de discapacidad y limitación de la actividad en las personas ancianas. Se asocia a un deterioro importante de áreas conexas a la calidad de vida (deambulación, movimiento, cuidado corporal, comportamiento emocional, descanso nocturno, actividad doméstica y trabajo), quedando una vida limitada desde el punto de vista personal, y familiar Se han identificado por el momento tres tipos de factores de riesgo de la artrosis: factores demográficos, bioquímicos y biomecánicos (*) . En el caso de la rodilla, una de las articulaciones más frecuentemente afectadas por esta enfermedad, el principal factor de riesgo es un índice de masa corporal >24.5 La
artrosis se puede clasificarse en dos tipos: la artrosis primaria o
idiopática, debida al envejecimiento y la artrosis secundaria
debida a enfermedades metabólicas, defectos del desarrollo, traumatismos,
etc (*) |
|
|
|
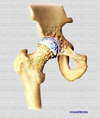
La artrosis muestra una preferencia hacia las articulaciones que soportan una mayor carga o son sometidas a un estrés (*) El exceso de peso produce una erosión del cartílago articular que provoca la alteración del cartílago articular del hueso opuesto que, a su vez, comienza a sufrir el mismo proceso. De esta manera los cartílagos pueden llegar a desaparecer, y a medida que se se desarrolla este proceso y desaparece el cartílago, el hueso reacciona creciendo por los lados, produciendo la deformación ósea. En este proceso participan los osteofitos (*), unas excrecencias óseas que se cree son una respuesta del hueso para aumentar la superficie de contacto. El proceso de la enfermedad afecta no sólo al cartílago, sino a toda la estructura de la articulación, incluyendo la membrana sinovial, el hueso subcondral, ligamentos y músculos periarticulares. Ocasionalmente, se forman quistes subcondrales, por debajo de la superficie articular (*). En la membrana sinovial artrósica, los cambios inflamatorios que tienen lugar incluyen la hipertrofia e hiperplasia sinovial con un aumento del número de células de recubrimiento e infiltración de células inflamatorias. La fisiopatología de la artrosis es controvertida, aunque la inflamación es un componente crucial de su inicio y evolución. La interleukina 1ß (IL-1ß), el factor de necrosis tumoral-α (TNF-α) y otras citokinas son factores clave en la inducción de la reacción inflamatoria articular. La fijación de IL-1ß y TNF-α a los receptores de los condrocitos activa las proteínas kinasas activadas por mitógenos (MAPK), y las reguladas por señales extracelulares (Erk1/2) y p38 MAPK, entre otras. Estas enzimas fosforilan la proteína kinasa inhibidora de κB provocando su degradación y permitiendo la translocación nuclear del factor nuclear κB (NF-κB). Se han identificado una serie de marcadores de la enfermedad, en función de la zona afectada:
|
|
|
|
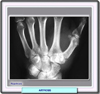
Los síntomas de la artrosis pueden ser muy variables. En algunas personas, el dolor es el peor síntoma, en tanto que en otros lo son la rigidez articular y la deformidad. Es posible, incluso, que algunas personas con evidencias radiográficas de artrosis no muestren ningún síntoma. Las manifestaciones mas comunes de la artrosis son dolor, rigidez, calor articular y reducción del movimiento en una o mas de las articulaciones afectadas. En ocasiones pueden escucharse pequeños crujidos con el movimiento articular. Las personas con artrosis a veces sufren rigidez articular por la mañana o después de mantener las articulaciones en la misma posición durante mucho tiempo. En los pacientes con enfermedad avanzada, el grado de inflamación puede alcanzar a veces el observado en pacientes con artritis reumatoide. Se caracteriza por un aumento de las células mononucleares inflamatorias, incluyendo células B activadas y linfocitos T. También se ha observado cierto grado de sinovitis incluso en etapas tempranas de la enfermedad, sinovitis que se refleja claramente en los signos y síntomas de la artrosis. Las
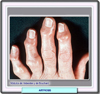
formas clínicas más frecuentes de la artrosis, además
de la artrosis primaria generalizada son los nódulos de Heberden
(*)
(aumento del tejido capsular sinovial y óseo en las articulaciones
interfalángicas distales de las manos) y los nódulos de
Bouchard (aumento del tejido capsular sinovial y óseo en las
articulaciones interfalángicas proximales de las manos) cuya
consecuencia son deformaciones progresivas,
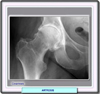
la coxartrosis (artrosis de cadera), gonartrosis (artrosis de rodilla),
la espondiloartrosis (artrosis vertebral) y la rizartrosis (artrosis
de la articulación del primer metacarpiano con el hueso trapecio)
(*)
|
|
|
|
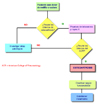
El diagnóstico de osteoartrosis es eminentemente clínico-radiológico (*). Las proyecciones radiológicas a solicitar deben tener en cuenta la articulación afectada, debiendo ser simple bilateral en posición anteroposterior, y lateral con flexión de 60 grados para rodilla y posición anteroposterior en posición neutra para cadera (*) , en las que se debe de evaluar: alineación ósea, disminución del espacio interarticular, esclerosis subcondral y formación de osteofitos. Para los dos tipos de osteoartrosis más frecuentes - osteoartrosis de rodilla y osteoartrosis de cadera- el American College of Reumatology ha descrito una serie de criterios diagnósticos, especialmente para la rodilla y la cadera. El American College of Reumatology ha propuesto una clasificación funcional (*) que permite al médico definir un programa de manejo, establecer un pronóstico y tomar decisiones acerca de posibles alternativas de tratamiento disponibles en otros niveles de atención. Asimismo, permite llevar un control de la evolución de la enfermedad y la discapacidad consecuente. Los pacientes clasificados en los subgrupos I y II son tratados por el médico de atención primaria, mientras que los demas son remitidos al especialista. Son varias las técnicas de imagen utilizadas para el diagnóstico de la artrosis. La radiografía se ha usado históricamente y permite evaluar cambios artrósicos visibles como los osteofitos, la reducción del espacio articular y esclerosis subcondral. La ecografía es una técnica de imagen no ionizante que utiliza el reflejo de las ondas de sonido para crear imágenes. Aunque las ondas no penetran en el hueso, puede ser útil para visualizar la inflamación en la artrosis.
La resonancia magnética nuclear permite obtener imágenes
tridimensionales de alta resolución de las principales estructuras
articulares tales como el cartílago, la membrana sinovial, el
menisco y el hueso subcondral. También es útil para valorar
la pérdida de cartílago y los cambios en la inflamación
asociada a la artrosis, ya que permite observar el volumen y grosor
sinovial. |
|
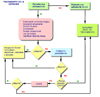 |
TRATAMIENTO Tratamiento no farmacológico Educación: se recomiendan varias actividades para educar al paciente como el formar grupos para dar a conocer la historia natural de la osteoartrosis, incluir al paciente en alguna maniobra educativa dentro de los 6 meses inmediatos al diagnóstico y/o promover la formación de grupos de ayuda para el intercambio de experiencias sobre el manejo de la enfermedad. Hábitos: el paciente deberá seguir las recomendaciones de su dietista con objeto de llegar a un índice de masa corporal < 25 y seguir un programa de ejercicios no sólo para reducir su peso y mejorar su capacidad aeróbica, sino también para conseguir un fortalecimiento muscular. La reducción de cinco a ocho kilos, produce por sí sola un alivio del dolor y otros síntomas. Algunos autores sostienen que es fundamental mantener una dieta equilibrada con muchas frutas, verduras, granos integrales, pescados y poca proteina de origen vacuno. Existen algunos estudios que con una base teórica han aconsejado la suplementación dietética con antioxidantes (vitaminas C, E y carotenos) y vitaminas del complejo B, A ó D. Fisioterapia: El ejercicio es beneficioso para los pacientes con osteoartrosis, no solo como tratamiento sino también prevención. La inactividad prolongada resultado de la enfermedad incrementa el riesgo de obesidad y enfermedad cardiovascular. Están indicados tres tipos de fisioterapia: ejercicios para mejorar rangos de flexibilidad y movilidad, acondicionamiento muscular y ejercicio cardiovascular aeróbico. El masaje terapeútico ayuda a reducir el dolor y mejora la movilidad de los pacientes. El objetivo del mismo es reducir la rigidez, el edema y los espasmos, aumentando el rango de movilidad y reduciendo la inflamación. Debe evitarse el masaje de presión, siendo preferibles los deslizamientos, las fricciones superficiales y las vibraciones ligeras. Otras técnicas fisioterapeúticas empleadas son la electroterapia y termoterapia antálgicas con ondas cortas, ultracortas y ultrasonidos. Autotratamiento: se incluyen en este grupo la hidroterapia, la aplicación de calor húmedo para el alivio del dolor crónico y de frío en los episodios agudos. También es eficaz el automasaje de los músculos que rodean la articulación afectada. Los estiramientos suaves son interesantes para fortalecer los músculos y aliviar parcialmente el dolor. Prevención: como medida preventiva importante para disminuir la carga de peso en la articulación afectada, se deben de considerar la utilización de bastón, muletas o andador siguiento unas pautas que se deberán explicar al paciente (p. ej. e bastón se debe utilizar con apoyo en la mano contraria al lado afectado). Además, se evitarán las posiciones forzadas (cuclillas, sentadillas), así como marchas prolongadas, ascensos y descensos de escaleras en forma repetitiva y cargas de peso. Tratamiento farmacológico El paracetamol es el fármaco de primera elección para el alivio del dolor. Las dosis máximas de 3 g diarios han demostrado ser bastante seguras, si bien deberá vigilarse la potencial toxicidad, sobre todo a nivel hepático y hematológico. La posología recomienda es de 500- 1000 g cada 8 horas, durante 6 semanas. Los analgésicos tópicos capsaicina y salicilato de metilo, 2 a 4 veces al día, son a veces prescritos en conjunto con otras medidas locales de manejo como fisioterapia. Si las medidas anteriores son insuficientes, algunos autores administran el tramadol, la dipirona magnésica o incluso dosis bajas de AINES como el piroxicam o el diclofenac. También se utilizan los inhidores de la ciclooxigenasa (COX-2), como el rofecoxib, 25 a 50 mg cada 24 horas. En último término, se pueden utilizar analgésicos opiáceos (codeína o propoxifeno), aunque sólo durante cortos períodos de tiempo. Se ha demostrado evidencia en lo que se refiere a la eficacia de los esteroides intra-articulares, sobre todo en la rodilla y en sujetos con afección mono-articular y con proceso inflamatorio secundario. Sin embargo, los corticoides solo pueden utilizarse de forma esporádica, debido a sus efectos sistémicos y óseos.
|
|
|
Existe una cierta controversia acerca de la eficacia de la glucosamina y del ácido condroitin sulfúrico. Algunos estudios clínicos han mostrado una cierta eficacia del condroitin sulfúrico, en particular en las sinovitis de la rodilla. Se especula que este fármaco reduciría la apoptosis del condrocito al inhibir algunas de las citokinas (IL-1ß y TNF-α) y como consecuencia algunos de los mediadores bioquímicos (tirosinas kinasas y NF-kB) que participan en el proceso de destrucción del cartílago. |
||
|
Medicina alternativa Aunque existen en las herboristerías numerosas plantas a las que se atribuyen propiedades analgésicas y "antirreumáticas", pocas evidencias clínicas avalan su eficacia en la artrosis. |
||
|
REFERENCIAS
|
||
|
||
|
||
| Monografía revisada 7 de agosto de 2013. Equipo de Redacción de IQB | ||
|
|