 |
||
| |
||
|
PRURITO
[ICD-10: L29.9]
|
|
|
El prurito o picor es una sensación desagradable que produce el deseo de rascarse. Es un síntoma preocupante que además de causar molestias, pone en peligro la eficacia de la piel como barrera de protección. Debido a la naturaleza subjetiva de este desorden, a la ausencia de una definición precisa y a la falta de modelos animales, el prurito es una condición que no ha sido debidamente investigada. La piel, que constituye el 15% del peso total del cuerpo, tiene varias funciones además de la de constituir una barrera protectora frente a las agresiones del medio ambiente: a través del sentido del tacto, es esencial para la comunicación y también es un componente importante de la imagen de un individuo. Los síntomas de un picor generalizado con o sin lesiones cutáneas pueden estar relacionados con un gran número de patologías, desde una sequedad de la piel hasta un carcinoma, por lo que su etiología debe ser explorada. Algunos factores etiológicos del prurito son xerosis, sarna, reacciones secundarias a fármacos y otras enfermedades de la piel. En los ancianos, el prurito es una de las molestias más frecuentemente observadas, estimándose una incidencia del 10 al 50% debido, por regla general, a sequedad de piel. Se observa prurito generalizado en un gran porcentaje de los pacientes con enfermedad renal terminal y en un 70-90% de aquellos que deben ser sometidos a hemodiálisis. Otras enfermedades que conllevan un prurito generalizado asociado son la colestasis con o sín obstrucción intrahepática o posthepática, la cirrosis biliar primaria, la colestasis asociada a las fenotiazinas y a los anticonceptivos orales y otros tipos de colestasis. El prurito puede ser considerado como una forma leve de dolor ya que en las zonas cutáneas de hipoalgesia un estímulo normalmente doloroso sólo provoca prurito. Por el contrario, las zonas cutáneas analgésicas no son pruriginosas (por ejemplo en la lepra), en la analgesia congénita no hay prurito y en las heridas, una vez iniciada la cicatrización, el dolor se transforma en prurito. CLASIFICACION En 2005 Twycross y col propusieron la siguiente clasificación del prurito de acuerdo con su origen:
Sin embargo, esta clasificación no se puede utilizar desde el punto de vista clínico debido a que algunos pruritos, como los asociados a la dermatitis atópica o a la colestasis pueden pertenecer a varias categorías La clasificación clínica aceptada internacionalmente está basada en los síntomas clínicos del paciente y distingue entre prurito con o sín lesiones primarias o secundarias de la piel. La primera parte de esta clasificación consiste en definir tres grupos de condiciones de acuerdo con la historia clínica del paciente:
El siguiente paso consiste en categorizar a los pacientes de acuerdo con las enfermedades subyacentes. Estas, a su vez, pertenecen a 6 categorías:
ETIOLOGIA y FISIOPATOLOGIA El prurito puede ser ocasionado por múltiples causas. Por su etiología, puede dividirse en dos grandes grupos:
En ambos casos, puede ser localizado o generalizado Pruritos primitivos generalizados El prurito
senil, uno de los más generalizados y rebeldes, puede
constituir un serio problema. Influyen en él múltiples
factores (sequedad de la piel, vasoconstricción periférica,
alteraciones endocrinas y vasculares degenerativas y absorción
de vitamina A deficiente) El prurito del embarazo suele iniciarse en etapas avanzadas del mismo y desaparece después del parto Estados patológicos diversos: entre los desórdenes hematológicos que ocasionan prurito se encuentra la policitemia vera y la deficiencia en hierro. La diabetes y la tirotoxicosis son condiciones endocrinas que producen a veces prurito. El prurito es una manifestación clínica muy frecuente en personas con SIDA, sarcoma de Kaposi asociado a SIDA y en sujetos con enfermedades oportunísticas. La incidencia del prurito en los enfermos de SIDA es del 84% mientras que en los que padecen infecciones oportunísticas, esta alcanza al 100%. Varias condiciones malignas producen prurito: en la enfermedad de Hodgkin se observa prurito en un 10-25% de los pacientes. El prurito asociado a la enfermedad de Hodgkin se caracteriza por síntomas de ardor e intensos picores en un área localizada de la piel, sobre todo en las piernas. Otros linfomas y leucemias se asocian a prurito más o menos intenso pero más generalizado. Los adenocarcinomas y los carcinomas de células escamosas de varios órganos (estómago, páncreas, pulmones, colon, cerebro, mama y próstata) producen un prurito generalizado que es más pronunciado en las piernas, tronco superior y extremidades superiores. Este prurito desaparece con la erradicación del tumor y reaparece cuando hay una recaída. Numerosos fármacos producen como reacción adversa prurito: Entre estos, destacan los derivados opiáceos (morfina, cocaína, butorfanol), las fenotiazinas, la tolbutamina, las hormonas anabólicas, los estrógenos, la testosterona, la quinidina y otros antimaláricos, el estolato de eritromicina, productos de origen biológico como los anticuerpos monoclonales y vitaminas del complejo B. Algunas parasitosis como las producidas por áscaris, la triquinosis y el quiste hidatítico también producen prurito. Condiciones
ambientales o factores físicos
como fibra de vidrio, pólenes y polvos pueden producir prurito.
Un tipo de prurito no muy frecuente es el acuagénico Entre los factores psiquicos, hay que destacar la tensión emocional y la ansiedad que producen un prurito cuya intensidad es dependiente del estado emocional. Pruritos primitivos localizados Los más frecuentes se desarrollan en la piel de cuello, nuca, conducto auditivo externo, cuero cabelludo, región periorbital y pliegues antecubitales y poplíteos. En la
piel contigua a mucosas dermopapilares se describen el prurito anogenital,
rebelde y de gran trascendencia clínica Entre los factores externos que hay que investigar están la naturaleza de la ropa (nylón, lana), tintes, detergentes de la ropa, duchas y antisépticos vaginales, desodorantes y antiperspirantes, polvos, sales de baño y lociones y cremas. También en este caso son importantes los factores psíquicos: tensión emocional, angustia, frustación, depresión (por ejemplo abortos o partos, intervenciones que causan esterilidad), vida matrimonial infeliz, etc. Prurito a consecuencia de dermatosis localizadas Generalizados: numerosas condiciones ocasionan prurito generalizado: sarna, candidiasis, urticaria, enfermedad de Duhring-Brocq, prúrigos, liquen plano, eczema, dermatitis atópica, lesiones cutáneas secundarias a hematopatías y linfomas (p. ej. micosis fungoide). La sequedad de piel empeora este tipo de prurito al igual que el calor de la cama o un exceso de calefacción. Localizados: acompañan numerosas patologías como en los síndromes escleroatróficos vulvares, liquen escleroso, picaduras de mosquitos y garrapatas, etc. MECANISMO DEL PRURITO Se han hipotetizado mecanismos a partir de estudios sobre el dolor, ya que el dolor y el prurito comparten algunos mecanismos moleculares y neurofisiológicos. Tanto el dolor como el prurito son el resultado de la activación de los terminales nerviosos en la epidermis de toda la red nerviosa. Esta activación puede ser el resultado de una estimulación interna o externa de origen químico, mecánico, eléctrico o térmico. La estimulación de los terminales nerviosos cutáneos está mediada por una serie de sustancias como la histamina, los péptidos vasoactivos, las encefalinas, las takininas y las prostaglandinas. Se cree que algunos factores no anatómicos (como el estrés o la presencia de otras sensaciones) determina la presencia de picores en diferentes regiones del cuerpo. La sensación del picor es transmitida por los mismos nervios por los que viajan los estímulos dolorosos (es decir, desde los terminales nerviosos de la piel, hasta los cuernos dorsales de la médula espinal, ascendiendo por el tracto espinotalámico hasta llegar a los núcleos laminares del tálamo contralateral). A la percepción del picor sigue la respuesta motora del rascado, respuesta que es modulada por el centro córtico-talámico y que es un reflejo espinal. Después del rascado, se consigue un alivio que puede durar entre 15 y 25 minutos. Aunque se desconoce el mecanismo por el cual el rascado alivia el prurito, se cree que el el primero genera unos impulsos sensoriales que rompen los circuitos en las áreas de la médula espinal. Sin embargo, el rascado puede aumentar la sensación de prurito, creando un círculo vicioso picor-rascado-picor. Los estímulos físicos pueden disminuir el picor y, un pinchazo en el mismo dermatoma que controla un área pruriginosa elimina la sensación de picor, sustituyendo esta sensación por dolor. Se piensa que esto se debe a una modulación espinal de los estímulos aferentes (teoría de la compuerta) y que algunos mecanismos centrales juegan un papel en el alivio de los picores. |
|
| La patogenesis
del prurito asociado a algunas condiciones patológicas ha sido
objeto de varias hipótesis. Las enfermedades biliares, hepáticas,
renales y malignas pueden producir prurito al introducir en la circulación
sustancias tóxicas. La histamina liberada por los basófilos
y la excreción de leucopeptidasa por los leucocitos puede desencadenar
el prurito asociado a las leucemias y linfomas. En la enfermedad de Hodgkin,
los niveles de kininógeno están aumentados y los tumores
sólidos liberan precursores de histamina y bradikinina que pueden
estar relacionados con el prurito. En las personas que además reciben
quimioterapia citotóxica o irradiaciones, la probabilidad de un
prurito es mayor por estar más expuestos a agentes que modifican
la integridad de la piel y que van desde la xerosis hasta la desescamación
producida por la radiación. |
||
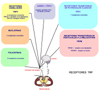 |
Recientes investigaciones (Nov. 2009) han descubierto varios receptores presentes en las neuronas de los terminales nerviosos de la piel que están implicados en la patogénesis del prurito. Estos receptores pueden ser activados por numerosas sustancias (neuropéptidos, neurotrofinas, aminas, citokinas, proteasas, y prostaglandinas) y pertenecen a una superfamilia denominada TRP (Transient potential cation channel family). Dos subtipos de receptores están implicados en el desarrollo del prurito: los receptores TPRM8 Transient receptor potential cation channel subfamily Melastatin member 8) también llamados receptores al frio y al mentol (Cold and menthol receptor 1 - CMR1-) y los receptores TRPV (TRP vainilloides) de los que se conocen 6 miembros. Los receptores TRPV 14 son activados por la temperatura y son sensibles a varios productos químicos, muchos de los cuales inducen prurito o picor. Aunque el TRPV1, es quizás el mas estudiado, el TRPV3 es el que está más implicado en el desarrollo del prurito.
|
|
|
EVALUACION El prurito es un síntoma, no un diagnóstico ni una enfermedad. El prurito generalizado es un síntoma cardinal de gran importancia médica y debe ser tomado seriamente. La evaluación del prurito debe incorporar un extenso historial y un amplio examen clínico. La historia debe incluir los siguientes puntos:
El examen físico facilitará información sobre los puntos siguientes:
|
|
|
|
PRURITO ASOCIADO A DIVERSAS PATOLOGÍAS
|
|
|
|
TRATAMIENTO Dado que el prurito es un síntoma, la terapeútica debe ser etiológica, siendo indispensable buscar la causa: orgánica, psíquica o mixta, tratando esta. Desaparecida la enfermedad subyacente, el prurito también desaparecerá. El tratamiento también debe ir encaminado a eliminar las posibles alteraciones de la integridad de la piel y la obtención de un cierto confort. Dada la naturaleza subjetiva de prurito, la eficacia de cualquier tratamiento puede quedar modificada por factores psicológicos. Es importante romper el círculo prurito --> rascado --> más prurito El tratamiento del prurito puede ser clasificado en cuatro categorías:
|
|
|
|
Educación del paciente y eliminación de los factores causales Tanto el paciente como el cuidador deben ser incluídos en el plan de tratamiento en la mayor medida posible. La educación es un aspecto importante en el control de los síntomas. Los regímenes de tratamiento deben incorporar los mismos principios: protección frenta a las agresiones ambientales, buenas prácticas de higiene e hidratación interna y externa adecuadas. La intensidad del régimen y la naturaleza de las técnicas a emplear dependerán de los factores etiológicos y del grado de estrés asociado al prurito. Los sujetos afectados (y sus cuidadores) deben conocer los factores que agravan o promueven el prurito. El conocimiento de los factores que alivian los síntomas facilita una base sobre la que establecer unos autocuidados razonables.
Una nutrición adecuada es esencial para el mantenimiento de una piel sana. Una dieta óptima debe estar equilibrada en proteínas, hidratos de carbono, grasas, minerales, vitaminas y fluídos. Se sugiere una ingesta de por lo menos 3 litros de líquidos al día, aunque esto puede no ser posible en todos los casos. Debe evitarse los factores agravantes, en particular aquellos que suponen una pérdida de líquidos (fiebre, diarrea, vómitos) o una reducción de su ingesta. Otros factores a evitar son:
Entre los factores que alivian el prurito y que se deben aplicar en la medida de lo posible se encuentran:
|
|
|
|
Cuidados de la piel Si se cree que el prurito se debe primariamente a la sequedad de la piel, de deben facilitar tramientos que mejoren la hidratación. La mayor fuente de hidratación de la piel es la humedad de los capilares de los tejidos subyacentes. Es el agua y no los lípidos la que regula la tersura de la piel, por lo que están indicados los emolientes. Los emolientes reducen la evaporación formando unas películas oclusivas o semioclusivas sobre la piel favoreciendo la producción de humedad en la capa de epidermis que queda debajo (de ahí, el término de hidratantes que tienen estos productos) Es importante el conocimiento de la naturaleza de los ingredientes para el cuidado de piel, dado que muchos de ellos pueden aumentar las reacciones de la misma. Los tres tipos de emoliente más importantes son el petrolatum (parafina), la lanolina y el aceite mineral. En algunos individuos, el petrolatum y la lanolina pueden ocasionar reacciones alérgicas. El petrolatum se absorbe muy mal a través de la piel, en particular si esta ha sido irradiada y se elimina con dificultad. El aceite mineral se usa en combinación con el petrolatum y la lanolina para crear cremas y lociones y son ingredientes activos de los aceites de baño. Otros ingredientes que se añaden a estos productos como espesantes, opacificantes, preservativos, colorantes, perfumes, etc., pueden ocasionar reacciones alérgicas. Las cremas y lociones emolientes se deben aplicar al menos 2 ó 3 veces al día y después de baño, recomendándose cremas tipo Crema Nivea (a/o). Pueden usarse cremas o geles con anestésicos locales (lidocaína 0.5%-2.0% o EMLA) sobre algunas áreas tan a menudo como sea necesario. Otros productos para uso tópico como los polvos de talco, los polvos perfumados, y la harina de maíz o de avena pueden irritar la piel y causar prurito. La harina de maíz se ha utilizado con éxito en prurito asociado a la desescamación de la piel inducida por la radiación, pero no se debe aplicar a zonas húmedas de la piel, zonas con vello, glándulas sebáceas y zonas próximas a mucosas como la vagina o el recto, ya que la harina humedecida es un excelente sustrato para el crecimiento de hongos. Los productos que contienen iones metálicos (como los antiperspirantes a base de sales de aluminio, o los polvos de talco) pueden interferir con las radiaciones y ocasionar irritaciones de la piel. Otros productos que pueden aumentar las reacciones de la piel son los que contienen alcohol o mentol, aunque las lociones o cremas con fenol, mentol, alcanfor o breas, empleadas clásicamente, continuan estando indicadas. Los corticosteroides tópicos reducen el prurito, pero al reducir el flujo capilar de la piel provocan un adelgazamiento de la misma con el correspondiente aumento de su fragilidad.
|
|
|
|
Limpieza El objetivo de la limpieza de piel es eliminar la suciedad y prevenir el mal olor, pero las actuales prácticas higiénicas están muy influenciadas por la cultura, estilo de vida y tipo de piel. Los baños demasiado largos agravan la sequedad de la piel y el agua caliente produce vasodilatación, lo que empeora el prurito. Muchos jabones son sales de ácidos grasos con un álcali y desengrasan la piel, agravando la situación. Los ancianos o los sujetos con piel seca deben limitar el uso del jabón a las áreas con glándulas apocrinas, empleando sólo agua para lavar otras zonas del cuerpo. Los jabones suaves (tipo Dove) son menos desengrasantes. Los jabones emolientes depositan un capa de aceite sobre la superficie de la piel, pero no existen pruebas de que resequen menos que otros jabones y son mucho más caros. Los baños rápidos tienen un efecto antipruriginoso debido probablemente a una vasoconstricción. El baño se debe limitar a una media hora cada día o en días alternos. Se puede añadir aceite al baño al final del mismo o aplicarlo sobre la piel antes de secarse. El calor ambiental aumenta el flujo capilar y puede aumentar el prurito. El calor también reduce la humedad y la piel pierde agua cuando la humedad relativa es inferior al 40%. Son por lo tanto preferibles ambientes húmedos y fríos. Los residuos de detergentes en la ropa, así como los suavizantes pueden agravar el prurito. Los residuos de detergente pueden ser eliminados enguagando la ropa con vinagre (una cucharada en 1/4 de litro de agua). También pueden emplearse productos especiales para el lavado de ropa infantil. Se recomiendan ropas y vestidos de algodón, al igual que sábanas y almohadas. La eliminación de mantas o colchas de mucho peso puede aliviar el prurito al reducir el calor corporal. La lana y las fibras sintéticas pueden ser irritantes. Las distracciones, la terapia musical, la relajación y otras psicoterapias pueden ser también útiles para aliviar los síntomas.
|
|
|
|
Tratamiento farmacológico Si el tratamiento de la condición subyacente y el control de los otros factores que agravan el prurito demuestran no ser suficientes para aliviarlo, pueden ser útiles tratamientos farmacológicos, tanto tópicos como sistémicos. Los esteroides tópicos pueden aliviar cuando los síntomas están relacionados con dermatosis susceptibles a corticoides, pero los beneficios posibles pueden ser contrarrestados por sus efectos vasoconstrictores. Los corticosteroides tópicos no son de utilidad en el prurito de etiología desconocida. Las antihistaminas orales pueden aliviar el prurito relacionado con la histamina. La administración de antihistamícos a la hora de acostarse puede proporcionar unos efectos sedantes y antipruriginosos. La difenhidramina en dosis de 25 a 50 mg cada 6 horas ha demostrado ser eficaz. La hidroxizina (25 a 50 mg cada 6 horas) y la ciproheptadina (4 mg cada 6-8 horas) pueden proporcionar un alivio sintomático. Si un antihistamínico no es eficaz puede probarse con otro perteneciente a otra clase. Los sedantes y tranquilizantes pueden estar indicados si no se consigue un alivio por otros métodos. Los antidepresivos suelen tener mayores efectos antihistamínicos y antipruriginosos. El diazepam puede ser útil en ocasiones en las que es necesario aliviar la ansiedad y favorecer el descanso. Los agentes secuestrantes pueden tener algún valor en el prurito asociado con enfermedades hepáticas o renales, al capturar sustancias pruriginosas del intestino y reducir la concentración de las sales biliares. La colestiramina no siempre es efectiva y produce efectos gástricos. La aspirina, sola o asociada a antihistamínicos o a la codeína es un antipruriginoso eficaz. En combinación con la cimetidina, la aspirina ha mostrado una cierta efectividad en el prurito asociado a la enfermedad de Hodgkin y a la policitemia vera. Algunos autores recomiendan inyecciones intramusculares de sulfato de magnesio y papaverina y la piridoxina a altas dosis.
|
|
|
|
Modalidades físicas de tratamiento. Las alternativas al rascado para aliviar el prurito pueden ayudar a romper el circulo prurito-rascado-prurito. La aplicación de hielo o de prendas frías sobre el área afectada puede ser útil. Una presión firme aplicada sobre el lugar donde están los picores, en un área contralateral o en puntos de acupresión pueden romper la transmisión neural. El masaje, la presión o las vibraciones pueden ser utilizadas para aliviar el prurito. Se han comunicado de forma anecdótica buenos resultados con la acupuntura y el uso de estimuladores electrónicos nerviosos. La fototerapia ultravioleta ha sido utilizada con cierto éxito en el prurito relacionado con la uremia.
|
||
|
NUEVOS TRATAMIENTOS El descubrimiento de la implicación de los receptores TPRM8 y TPRV3 en la patogénesis del prurito abren una vía para el diseño de medicaciones que alivien esta molesta enfermedad. Algunos terpenos de origen natural son ligandos para estos receptores y su activación ocasiona un alivio inmediato de algunos tipos de prurito.
|
||
|
REFERENCIAS
|
||
|
||
|
|
Monografía revisada : 20 de septiembre de 2011. Equipo de Redacción de IQB |
|


