K22.1 ESÓFAGO DE BARRETT
Definición: cambios histólogicos metaplásicos ocasionados en la mucosa esofágica por un reflujo gastroesofágico crónico. Es una de las complicaciones del reflujo gastroesofágico.
El esófago de Barrett consiste en la sustitución del epitelio escamoso normal del esófago por epitelio columnar metaplásico proporcionando una mayor resistencia frente a los efectos del reflujo gastroesofágico. Se trata de una condición relativamente frecuente calculándose entre el 4-10% los pacientes con reflujo gastroesofágico que lo padecen. La edad de presentación es muy variable, situándose la media sobre los 55 años, con dos picos, uno en la adolescencia y otro entre los 40 y 80 años. El predominio es maSculino en la proporción de 4:1.
El esófago de Barrett está en clara relación con el reflujo gastroesofágico y se debe probablemente a un proceso de lesión/ regeneración mantenido. Como grupo, los pacientes con esófago de Barrett tienen un reflujo más intenso y unas alteraciones motoras esofágicas mayores que los demás pacientes con enfermedad por reflujo gastroesofágico. Sin embargo, individualmente no existe ninguna característica fisio-patológica ni clínica que los distinga. Para su diagnóstico es imprescindible la realización de endoscopia con toma de biopsias múltiples para la confirmación histológica.
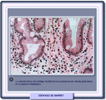
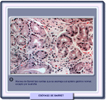
Histológicamente se distinguen varios tipos celulares como elementos de epitelio gástrico, de intestino delgado, pancreático y colónico. Un paciente puede presentar uno o más aspetos histológicos con distribución en mosaico o por zonas. El patrón histológico más frecuente es un epitelio cilíndrico caracterizado por células caliciformes intercaladas entre las células columnares (*). Menos frecuentemente se encuentran celulas de tipo cardias que se asemejan a las del cardias gástrico normal (*), con glándulas mucosas o a las del epitelio fúndico con células parietales y basales. Este último tipo de células se encuentra solamente en los 2-3 cm distales del esófago de Barrett
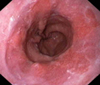
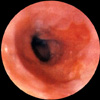
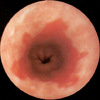
Endoscópicamente, el esófago el Barrett presenta una serie de características que permiten su fácil diagnóstico. El epitelio columnar se diferencia claramento del escamoso por presentar un color diferente: el epitelio columnar es rojizo, como el de la mucosa gástrica, mientras que el epitelio escamoso es de color rosa pálido (*). La transparencia epitelial es notable y se pueden observar habitualmente la red vascular de este aspecto esofágico. También es caracteristica la ausencia de pliegues en la porción esofágica cubierta de epitelio columnar. La unión entre los dos epitelios puede ser uniforme dibujando una circunferencia casi perfecta, más frecuente en los niños y que se ha denominado Barrett tipo I (*) o puede ser muy irregular con islotes de epitelio escamoso rodeados de epitelio columnar, más frecuentes en el adulto (Barrett tipo II, *)
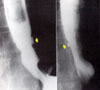
La mayor parte de los pacientes con esófago de Barrett no presentan alteraciones visibles radiológicamente. No osbstante, se debe sospechar un esófago de Barrett cuando se observan por rayos X úlceras cuya morfología recuerda a las úlceras gástricas (*) o constricciones en el esófago medial o proximal (*). Estas lesiones se han demostrado también en muestras obtenidas en autopias de pacientes con esófago de Barrett (*)
La importancia diagnóstica del esófago de Barrett estriba en su carácter premaligno. Se estima que el riesgo de desarrollar un cáncer de esófago es 50 veces superior en estos pacientes. Este proceso se establece a través de la secuencia metaplasia -> displasia -> neoplasia. Por este motivo es fundamental realizar un seguimiento periódico de los enfermos con esófago de Barrett para establecer su riesgo individual en cada momento.
El tratamiento del esófago de Barrett sin displasia o con displasia de bajo grado es el del reflujo gastroesofágico grave; es decir, inhibidores de la bomba de protones (omeprazol, lansoprazol). Cuando se ha confirmado la presencia de displasia de alto grado, el tratamiento ha de ser la resección esofágica. De hecho, hasta en la mitad de los pacientes se encuentra un carcinoma cuando se realiza la esofagectomía. En todos los pacientes con esófago de Barrett se debe hacer seguimiento evolutivo con endoscopias periódicas: cada 12 meses si hay displasia de bajo grado y cada 24 meses si no hay displasia.
REFERENCIAS
- Gatenby P, Caygill C, Wall C, Bhatacharjee S, Ramus J, Watson A, Winslet M. Lifetime risk of esophageal adenocarcinoma in patients with Barrett's esophagus. World J Gastroenterol. 2014 Jul 28;20(28):9611-7.
- Waxman I, González-Haba-Ruiz M, Vázquez-Sequeiros E. Endoscopic diagnosis and therapies for Barrett esophagus. A review. Rev Esp Enferm Dig. 2014 Feb;106(2):103-19.
- Sappati Biyyani RS, Chak A Barrett's esophagus: review of diagnosis and treatment. Gastroenterol Rep (Oxf). 2013 Jul;1(1):9-18