INSUFICIENCIA VENOSA CRÓNICA [ICD-10: I87.2]
Definición: un síndrome caracterizado por la existencia de picos de hipertensión venosa en el sistema venular de la pierna que se presenta después de un episodio agudo de trombosis venosa profunda. También se denomina síndrome post-flebítico o síndrome post-trombótico.
|
||
|
La insuficiencia venosa crónica, llamada también síndrome post-trombótico o síndrome post-flebítico, constituye una colección de síntomas y signos que se presenta en pacientes a causa de una hipertensión venosa secundaria y estasis venosa crónica que provoca edema intersticial y sobrecarga linfática. Se presenta semanas o meses después un episodio de tromboembolismo proximal. En 1914, Homans postuló que la hipoxia de la sangre venosa estática disminuía el aporte de oxígeno a la piel ocasionando las alteraciones y úlceras características de esta condición. En 1930, Landis y col demostraron la relación entre la hipertensión venosa en las piernas y el aumento de la presión intraluminal capilar. En 1982, Burnand y col. presentaron la hipótesis del anillo de fibrina que afectaría a los capilares, reduciendo la difusión de oxígeno a los tejidos circundante. Finalmente en 1988 Coleridge-Smith y col desarrollaron la teoria del atrapamiento de los leucocitos en los capilares, donde se activarían ocasionando el correspondiente daño vascular La incidencia de insuficiencia venosa crónica en los países occidentales es del orden de 0.5 a 0.6 por mil en personas de 50 o más años. FACTORES DE RIESGO Los factores de riesgo en la enfermedad venosa varían con el género, siendo más frecuentes en las mujeres en la proporción de 1 a 1.4. Los estrógenos y el embarazo son los elementos relacionados con el sexo que incrementan el riesgo de enfermedad venosa. La obesidad es un factor de riesgo, existiendo una razón de riesgo de TVP e insuficiencia venosa crónica de 1:3.3 entre personas de peso ideal y personas obesas. Muy pocos estudios se han referido a la incidencia de la relación entre tromboflebitis superficial y trombosis venosa profunda asintomática, pero se ha observado hasta en 23% de los pacientes con trombosis venosa superficial. En las personas con tumores malignos las tromboflebitis suelen ser iliofemorales; ocurren con menor frecuencia en los niveles distales. Sin embargo, de los que logran sobrevivir más de cinco años a la enfermedad primaria, hasta 67% desarrollan algún grado de secuela posflebítica. Aunque la incidencia del síndrome postrombótico en relación con la tromboflebitis profunda no puede analizarse a través de un estudio retrospectivo, ya que sólo 20 a 30% de los pacientes con trombosis venosa tienen evidencia clínica en el momento del evento, algunos autores piensan que hasta el 75% de los pacientes con TVP iliofemoral desarrollan secuelas postrombóticas, con sintomatología leve en 47% de los casos y grave en 53%. Existen factores de riesgo que aumentan la probabilidad de TVP; por ejemplo: cirugía previa, en particular ortopédica y abdominal (28.1%), inmovilización (19.9%), traumatismo (17.1%), tumores (9.6%) y diversos (25.3%). Estos últimos corresponden a deficiencia de antitrombina III, trombocitosis consecutiva a esplenectomía y síndrome de anticuerpos antifosfolípido.
|
/td> | |
|
|
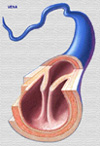
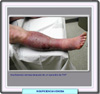
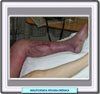
La fisiopatología de este síndrome implica el conocimiento morfológico funciona de las estructuras vasculares relacionadas. Laas venas de los miembros pélvicos tiene la función de realizar el retorno sanguíneo en contra del la gravedad a la que el cuerpo está sometido un gran porcentaje del tiempo. La estructura de la pared venosa, con una delgada capa de músculo liso, envoltura elástica simple y endotelio monolaminar, permite a este vaso desarrollar una gran distensibilidad y acumular un gran volumen sanguíneo a bajas presiones (*). La dirección de la sangre se consigue gracias a las válvulas bicúspides intraluminales luminales, a la bomba muscular y a compresión plantar, así como a su ubicación dentro de una vaina vascular arteriovenosa que le permite compartir el efecto de la pulsación arterial. La trombosis venosa profunda provoca alteraciones fisicoquímicas en la pared y, en consecuencia, en el funcionamiento venoso. Concluida la fase aguda de la instalación del coágulo, el endotelio y la membrana basal (con su gran poder fibrinolítico) inician la lisis del material trombótico. Con ello puede haber recanalización parcial en la mayor parte de los casos, recuperación total en ciertos enfermos o incluso no hallarse signos de recanalización, lo que favorece vías alternas venosas para restablecer el tránsito sanguíneo hacia la aurícula derecha. En 25% de los casos la oclusión se suele resolver en forma parcial o total en el primer mes postrombosis, mientras que 40% se resuelven hacia el tercer mes. La recanalización total o parcial es más frecuente en las porciones distales que en las proximales, sin aparente diferencia entre los distintos segmentos venosos proximales. Durante el proceso de recanalización, el aparato valvular sufre deformación o destrucción total. Ocurren cambios a nivel del borde libre de la válvula, el cual normalmente tiene tejido conectivo subendotelial, que posee una gran cantidad de fibras elásticas. Se aprecia un patrón reticular y alterado del colágeno, que conlleva incremento del número de fibras elásticas hacia la base y el seno valvular. La zona de la base de la válvula pierde la arquitectura espiral o longitudinal de las fibras elásticas, y la membrana basal se engruesa irregularmente, mientras que el seno de la válvula engruesa su membrana basal y se pierden zonas de endotelio vascular de la superficie luminal. Adicionalmente, la pared venosa sufre engrosamiento al sustituirse las fibras elásticas por fibrosis, lo que origina rigidez y dilatación. Las consecuencias hemodinámicas son la dilatación de estas venas, volviéndose tortuosas, con lo que aparecen las conocidas varicosidades. Bien sea esclerosis parietal, destrucción valvular o varicosidades, el resultado del proceso de recuperación postrombótico es hipertensión y estasis venosa crónicas. Estas repercusiones afectan al sistema venoso ya los capilares venosos, lo que genera dilatación, elongación, tortuosidades y cambios endoteliales. Los síntomas y signos se relacionan con la obstrucción del flujo venoso y la incompetencia valvular. En el caso de la oclusión, se observan hiperpigmentación (*), edema (*), dolor y ulceraciones (*). La secuencia de acontecimientos inherentes a la hipertensión venosa consecutiva a daño valvular son la distensión grave de las paredes venosas y fuga de líquido al espacio intersticial, con aparición de edema. La hipertensión venosa capilar favorece la migración de eritrocitos al intersticio donde estas células liberan hemosiderina, que al depositarse en los tejidos da a la piel una coloración ocre-rojiza en la porción distal de las extremidades pélvicas. Esta hiperpigmentación puede ir seguida de lipodermosclerosis, que se caracteriza por la salida de fibrina de los capilares al tejido subcutáneo. Esto implica, en primer término, adelgazamiento de la piel, y en seguida engrosamiento que genera esclerosis y fibrosis grasa, así como atrofia muscular. No se conoce con exactitud el proceso que conduce a la formación de úlceras cutáneas. La teoría mas acepatada es que el edema intersticial provoca compresión extrínseca capilar, con disminución del flujo arteriolar y disminución del aporte de oxígeno y nutrientes. El resultado es el inicio del metabolismo anaerobio celular, con descarga de metabolitos dañinos en las estructuras celulares, que provoca lesión y necrosis cutánea, con la consecuente aparición de úlceras. Diagnóstico El primer paso para comprobar la sospecha clínica de una insuficiencia venosa es comprobar la incompetencia de las válvulas venos, así determinar la obstrucción venosa total o parcial. La ultrasonografía Doppler birecctional permite identificar reflujo en las zonas valvulares de las venas safenofemoral, safenopoplítea y perforantes. Durante la exploración, el paciente debe presentar la extremidad en relajación, péndula y en decúbito, con apoyo en la extremidad opuesta. La exploración con equipo dúplex permite identificar con mayor precisión zonas específicas de reflujo y, en el caso de obstrucción por trombo, la observación de éste, independientemente de que la obstrucción sea total o parcial. Métodos de pletismografía La pletismografía mide los cambios de volumen que se presentan en un segmento de la extremidad estudiada, lo cual puede realizarse mediante neumopletismografía (con manguitos de aire sensores ), reflexión de luz infrarroja, fotopletismografía o pletismografía de asa de mercurio (bandas detectoras con mercurio o strain gauge). La pletismografía permite la detección de la incompetencia valvular general de la extremidad, de 1os sistemas safenos o de segmentos específicos. También, permite determinar el tiempo de reflujo, que normalmente debe ser mayor de 18 a 20 s (segundos). La obstrucción venosa profunda también es diagnosticable por medición del gasto venoso con neumopletismografía o pletismografía de asa de mercurio. Medición ambulatoria de la presión venosa Un procedimiento más cruento para el diagnóstico de incompetencia valvular es la medición ambulatoria de la presión venosa, donde se considera normal una presión menor de 30 mmHg. En el caso de la obstrucción venosa, Rajú propuso medir la presión diferencial brazo-pie, lo cual se hace de manera simultánea después de canular venas en los segmentos mencionados. La segunda medición se efectúa después de inducir hiperemia reactiva en la extremidad. Los resultados permiten establecer cuatro grados (probabilidades) en términos de obstrucción:
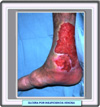
Flebografía ascendente y retrógrada La flebografía ascendente y retrógrada permite la confirmación del diagnóstico en casos especiales, en que los estudios incruentos no logran explicar las evidencias clínicas. Adicionalmente, esta técnica orienta en la elección de los recursos terapeúticos disponibles para el control del trastorno. TRATAMIENTO El tratamiento de las secuelas posflebíticas depende en gran medida de las respuestas a tratamientos no quirúrgicos y de la evolución y origen del padecimiento. El alto costo del manejo y tratamiento del paciente con síndrome posflebítico y de su repercusión en incapacidad y disminución de la calidad de vida, obliga a fijar la atención primordialmente en la profilaxis y manejo temprano de las tromboflebitis potenciales o establecidas. Profilaxis: la prevención ha de dirigirse con prioridad a los pacientes sometidos a cirugía ortopédica, en particular de cadera y rodilla. En estos casos el tratamiento debe prolongarse hasta por cinco semanas. En el caso de la cirugía general, ante todo en el abdomen, es conveniente una profilaxis que dure hasta la sexta semana del posoperatorio. El agente profiláctico preferente es la heparina de bajo peso molecular (HBPM), en dosis de 1 mg/kg por vía subcutánea. Trombectomía y trombólisis: mucho se ha discutido sobre si debe efectuarse trombectomía o trombólisis una vez instalada la trombosis venosa de los miembros pélvicos. Ambos procedimientos destruyen 50 a 75% del endotelio vascular venoso estudiado por ultramicroscopia, y ambos métodos ejercen también un efecto semejante de deterioro de las válvulas venosas. Sin embargo, la trombólisis preserva la respuesta endotelial a los productos de las plaquetas, lo que reduce la recurrencia de trombosis venosa profunda y de síndrome postrombótico. Compresión de la extremidad: establecido el síndrome posflebítico, los mayores problemas por tratar son el edema, los cambios tróficos cutáneos y las ulceraciones. La terapéutica compresiva es un elemento usual para promover la solución de estos signos. Se han realizado diversos estudios para demostrar que la compresión de la extremidad en forma graduada y ascendente es capaz de aumentar la presión subcutánea, generando una mayor absorción del líquido extracelular, lo que favorece una difusión más eficaz de nutrimentos y oxígeno a la piel y tejidos subcutáneos. La compresión secuencial intermitente parece ser otro método capaz de promover de manera eficiente la resolución de las secuelas postrombóticas, al mejorar la función microcirculatoria de los tejidos afectados por la hipertensión venosa. Tratamiento de las úlceras: las úlceras cutáneas por estasis o hipertensivas de los miembros pélvicos, ese presentan hasta en el 1% de la población general, y en los casos crónicos pueden recidivar en una o más ocasiones. En el caso del síndrome postrombótico los factores de riesgo dependen del reflujo venoso consecutivo a la destrucción valvular provocada por la trombosis, del tratamiento deficiente o nulo del síndrome, de traumatismo local, obesidad, infecciones cutáneas en la extremidad, neuropatía y otros.
Cirugía venosa: la cirugía del sistema venoso profundo está indicada en casos que no respondan a las estrategias iniciales o en enfermos con alteraciones más complejas. Estas circunstancias se dan en un 8% aproximadamente de los pacientes. El manejo quirúrgico directo de las úlceras se dirige a injertar las zonas de pequeña y mediana superficie, y debe ir acompañada de resección venosa cuando así se requiera, y de compresión elástica. Para algunos grupos de especialistas, la corrección hemodinámica y morfológica de la cubierta cutánea en el tercio inferior de la pierna ayuda a paliar el fenómeno ulceroso, pero no corrige la cicatriz lipodermosclerótica. Reconstrucción del vaso: para evitar el daño al aparato valvular que tiene lugar durante la recanalización de la vena trombosada, se han propuesto varias técnicas quirúrgicas antirreflujo que dirigen sus objetivos a la reconstrucción o sustitución de la válvula. La segunda posibilidad evolutiva del padecimiento es la obstrucción definitiva del segmento venoso, compensada por la génesis de colaterales que se convierten en importante fuente de reflujo. Para evitar la obstrucción definitiva del segmento venoso dañado, la cirugía ha diseñado procedimientos de revascularización de las porciones ocluidas por el trombo, en particular en la región pélvica. La vena safena interna es el injerto óptimo, por su baja trombogenicidad; tiene el inconveniente de ser de diámetro reducido, aunque este puede incrementarse por una sutura en espiral. Otras fuentes de injertos son la vena femoral superficial, que permite el retorno venoso por la vena profunda femoral; la vena basílica de la extremidad superior y la vena yugular externa. El injerto sintético por excelencia es el politetrafluoroetileno. Técnicas antirreflujo: las técnicas quirúrgicas para tratar los casos graves de síndrome postrombótico se dirigen a solucionar la incompetencia valvular y la obstrucción venosa después de tromboflebitis. En el caso del reflujo venoso, las primeras técnicas desarrolladas fueron las valvuloplastias. En la actualidad se cuenta con varias técnicas que consiguen, en seguimientos de hasta tres años, una competencia valvular de hasta el 70% Uno de los procedimientos mejor conocidos es el puente transpúbico para la oclusión iliaca, conocido como procedimiento de Warren-De Palma-Dale. Este procedimiento está indicado en pacientes con oclusión iliaca unilateral en los que el trombo ha persistido en la luz iliaca por más de seis meses y ocasiona síntomas intensos. El procedimiento consiste en una anastomosisis de la vena safena interna del lado ocluido a la vena iliaca contralateral, por la vía suprapúbica.
|
|
REFERENCIAS
|
||
Monografía revisada el 23 de Noviembre 2016. Equipo de Redacción de IQB |
||