LA PLETISMOGRAFIA
Seguridad, eficacia y utilidad en el diagnóstico de las enfermedades vasculares
Traducción y adaptación de la publicación No. 96-0003 de la AHCPR
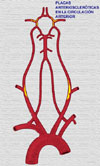 |
Varias técnicas pletismográficas han emergido para estudiar tanto los vasos intra- como extracraneales (fotopletismografía supraorbital y oculopletismografía) así como los vasos periféricos: pletimografía angiográfica, pletismografía de impedancia, fotopletismografía, etc (Tabla1) Las lesiones aterotrombóticas de la circulación cerebral se forman con mayor frecuencia en el punto en que la arteria carótida común se bifurca en la arteria carótida interna (ACI) y la arteria carótida externa (ACE) (*) . Los ictus y los ataques transitorios de isquemia están producidos primariamente por émbolos (fragmentos de una placa de colesterol o agregados plaquetarios) que impiden el flujo sanguíneo distalmente al circulo de Willlis o van estrechando gradualmente la arteria en la bifurcación o en sus proximidades, finalizando con la oclusión de la ACI o la ACE. Existe un cierto número de técnicas de imágenes médicas para estimar el grado de estenosis o de oclusión de los vasos extracraneales (Tabla 2). Entre ellas, se encuentran la resonancia magnética, la arteriografía Doppler pulsada, la ultrasonografía, la arteriografía de flujo codificada en color y la angiografía de contraste. Pueden calcularse secciones transversales y longitudinales de los vasos carótidos y pueden hacerse estimacions del grado de oclusión (23-25) Otras técnicas (Tabla 3) también pueden ser utilizadas para estimar los cambios de volumen de la sangre arterial o su velocidad distalmente a la lesión sospechada: entre ellas se encuentran la oculopletismografía, oculoneumopletismografía, examen Doppler periorbital, oftalmodinomometría, pletismografía de asa de mercurio y más raramente, la termografía. Aunque no es capaz de medir directamente el flujo sanguíneo, o de demostrar una lesión anatómica o una estenosis, la oculopletismografía ha sido muy utilizada como método semicuantitativo inicial de evaluación de la competencia de la arteria carótida común, su bifurcación, asi como las arterias carótidas interna y externa y sus tributarias (facial, oftálmica) en pacientes sintomáticos o en pacientes asintomáticos con soplos. Con la oculopletismografía es posible comparar la presión arterial ocular (oftalmodinamometría de succión) y el flujo sanguíneo de la carótida (análisis de las ondas oculares) a partir de los siguientes principios:
De igual forma, una lesión estenótica posee una resistencia fija al flujo, ocasiona una pérdida hemodinámica de energía al pasar la sangre por la estenosis, ralentiza el flujo entrante en la arteria oftálmica y, en definitiva reduce la perfusión del ojo (26). Una prueba oculopletismográfica positiva puede incluir una estimación de la presión oftálmica y/o del volumen en el interior del ojo. La fiabilidad de la OPG depende de su capacidad para detectar la presencia de una estenosis u oclusión registrando la diferencia en el flujo de la circulación en las carótidas izquierda y derecha, lo que se expresa como tiempo diferencial de llegada del pulso y una compación de las presiones sistólicas braquial y oftálmica expresada como razón presión sistólica oftálmica/presión sistólica braquial. En los últimos 30 años se han desarrollado tres métodos de OPG: método de Kartchner (OPG-K), Gee (OPG-G), y Zira (OPG-Z).( 24-58). La diferencia entre ellos estriba en el tipo de transductor utilizado en la copa ocular (aire o agua) y en el lugar en donde se mide el pulso o la presión de referencia para su comparación (presión sistólica braquial, pulso de llegada al oído). Por ejemplo, el método OPG-G, compara la razón presión sistólica oftálmica/presión sistólica braquial, mientras qie el OPG-Z compara los tiempos de llenado oculares bilaterales, así como las ondas de pulso bilateral en el oído. Todas estas técnicas oculopletismográficas son no-invasivas, relativamente sencillas de llevar a cabo, requieren una experiencia mínima y se realizan en menos de 30 minutos El método de Kartchner registra simultáneamente los tiempos relativos de llenado del lecho carótideo distal mediante sensores oculares unidos a las copas llenas de agua colocadas sobre la córnea anestesiada y, al mismo tiempo, densitómetros fijados en los lóbulos de las orejas (27). Compara el tiempo de llenado de una arteria oftálmica con la de la arteria contralateral ( 28). Teóricamente, no debe haber ningún retraso en los registros oculares o de los lóbulos auriculares. Por lo tanto, si se detecta un retraso ocular en un lado, este refleja una reducción en el flujo de la arteria carótida interna ipsilateral, mientras que un retraso en uno de los registros de los lóbulos auriculares refleja una obstrucción en la arteria carótida externa ipsilateral. Algunos autores han cuestionado este hecho (29). El test se lleva a cabo sin compresión de la arteria carótida y sin inducir hipertensión ocular. En los estudios publicados, no se excluyeron pacientes con hipertensión sistémica, arrítmias cardíacas, glaucoma, u opacificación de la córnea FONOANGIOGRAFÍA CAROTÍDEALos proponentes de la oculopletismografía de Kartchner introdujeron el empleo secuencial de la fonoangiografía carotídea para el diagnóstico de la enfermedad carotídea. Esta técnica implica el estudio de las ondas sonoras y de las tuRbulencias del flujo que ocasiona murmullos a lo largo de las arterias carótidas. También desarrollado por Kartchner y McRae en la década de 1970 (27) consiste en una auscultación estetoscópica electrónica con un micrófono de alta fidelidad, altavoces y con visualización directa en un osciloscopio, con cámara y magnestoscopio (37). El micrófono captura una banda ancha de audifrecuencias que no son discernibles para el oído humano, mientras que los sonidos son registrados continuamente en el osciloscopio y magnetoscopio. Las lecturas se realizan a tres niveles de intensidad a lo largo de la arquitectura de la carótida, pudiendo el operador discernir la localización del murmullo por el aumento del sonido en las turbulencias. La introducción de la fonoangiografía secuencial fué ideada para mejorar la sensibilidad de la oculopletismografía. Los resultados de estudios que comparan la exactitud de la fonoangiografía carotídea con la arteriografía carotidea se muestran en la tabla 5. Las sensibilidades oscilaron entre 40 y 88, las especificidades entre el 51 y 96, los valores predictivos positivos (VPPs) entre 38 y 88, y los valores predictivos negativos (VPNs) entre el 67 y 93. Sin embargo, se observó una alta incidencoa de falsos-negativos y de falsos-positivos (12 a 60 y 4 a 49, respectivamente). La fonoangiografía carotídea no es útil emn pacientes con estenosis carotídea son murmullos o en pacientes con oclusiones completas y no puede diferenciar entre murmullos procedentes de la arteria carótida externa o interna. Posteriormente, se ha puesto de manifiesto que la ausencia o preencia de murmullos no está correlacionada con la severidad de la enfermedad carotídea. (39) Ginsberg y col. (40) utilizaron la fonoangiografía carotídea con pletismografía ocular de Kartchner para ayudar a descartar la enfermedad bilateral cuando no se observaba retraso entre las ondas oculares derecha e izquierda, en los casos en que las lesiones estenóticas no reducían demasiado el flujo carotídeo. Se analizaron tres lugares anatómicos: inmediatamente por debajo del angulo de la mandíbula, varios centímetros por debajo de la mandíbula en la bifurcación carótida y en el segmento supraclavicular de la carótids. La amplitud de los sonidos pueron estimados semicuantitativamente (pequeños, moderados y grandes) según se observaban en un osciloscopio o sobre película Polaroid. Demostraron que un retraso ocular-ocular de por lo menos t 12 millisegundos era necesario para maximizar la exactitud de la oculopletismografía , aunque se reducía la sensibilidad de la mismas (desde el 91 al 60) aumentando la especificidad desde el 45 al 90. Cuando se utilizaó el retraso de 12-mseg como criterio de anormalidad en lugar de 4-mseg , los falsos positivos se redujeron desde 55 (17 pacientes) a 9 (3 pacientes). La exactitud de la fonoangiografía carotídea en el caso de afección bilateral fué de was 67. La Tabla 4 resume los resultados de casi 2,700 vasos eluados con oculopletismografía-K. Las sensibilidades oscilaron entre 40 a 93, mientras que las especificidades lo hiceron entre 46 y 96. Los valores predictivos positivos oscilaron entre 38 y 94 mientras que los valores predictivos negativos lo hicieron entre el 67 y el 97. Aproximadamente un 3% de los pacientesometidos a oculopletismografía desarrollan equimosis de la esclerótida, proceso que se resuelve por sí solo sin tratamiento en unos pocos días. En algunos pacientes puede producirse una pérdida transitoria de la visión como consecuencia de la presión negativa generada durante la aplicación de las copas. Esta pérdida de visión desaparece en unos pocos minutos. Durante el procedimiento, el paciente se debe mantener inmóvil y tranquilo durante varios minutos. El calibrado de los transductores y la posición del paciente son críticos para la interpretación correcta de los resultados. Las mejoras en los equipos de escáneo duplex (ultrasonidos en modo B a tiempo real con análisis Doppler espectral ) y en los Doppler ultrasónicos en color han hecho que la pletismogrphía y otras técnicas que no conllevan imágenes obsoletas en aquellos casos en los que es necesaria una información sobre localización anatómica, competencia y flujo (52,53) |


